Symptômes cardiaques et pulmonaires après le vaccin C0VID-19 : les signes qui doivent vous alerter
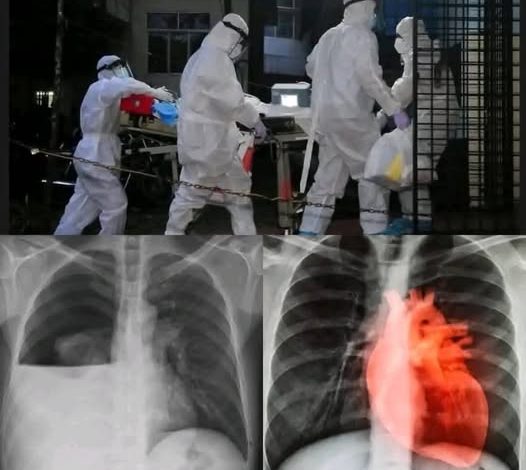
La vaccination contre le COVID-19 a marqué une étape clé dans la lutte contre la pandémie. Elle réduit fortement les formes graves. Elle protège également contre des complications immédiates. Pourtant, certaines personnes vaccinées signalent encore des symptômes persistants ou inhabituels.
Cette réalité attire l’attention des professionnels de santé. Elle pousse aussi à renforcer la vigilance, notamment face aux maladies cardiaques et pulmonaires. Les vaccins offrent une protection solide, mais ne suppriment pas totalement les risques. Le virus peut encore provoquer des effets secondaires ou révéler des fragilités existantes.
Ainsi, certaines personnes ressentent des signaux qui méritent une attention particulière. Une réaction rapide permet souvent d’éviter des complications plus graves.
Symptômes à surveiller après une vaccination ou une infection
Douleur thoracique et oppression : ne jamais ignorer
Certains signes doivent alerter. Ils apparaissent parfois plusieurs jours ou semaines après une infection ou une vaccination. Par exemple, une douleur thoracique persistante peut indiquer un problème cardiaque. Une sensation d’oppression dans la poitrine doit aussi attirer l’attention. Ces symptômes ne doivent jamais être ignorés.
La myocardite (inflammation du muscle cardiaque) est une complication rare mais sérieuse. Elle survient plus souvent chez les jeunes hommes après la deuxième dose de vaccin à ARNm, mais elle peut aussi toucher d’autres personnes. Les symptômes incluent une douleur thoracique, une sensation d’oppression, des palpitations et, parfois, de la fièvre.
Essoufflement et fatigue intense
L’essoufflement constitue un autre signal fréquent. Une respiration difficile, même au repos, peut révéler un trouble pulmonaire. Une fatigue intense et inhabituelle peut également accompagner ces problèmes. Elle limite les activités quotidiennes et s’installe sans raison apparente.
Ces symptômes peuvent indiquer une inflammation pulmonaire résiduelle, un caillot sanguin (thrombose) ou une atteinte des alvéoles pulmonaires. Même après une forme bénigne de COVID-19, certains patients conservent une capacité respiratoire réduite pendant des semaines ou des mois.
Palpitations et vertiges
Des palpitations cardiaques peuvent apparaître. Le cœur bat plus vite ou de manière irrégulière. Cette sensation peut inquiéter. Elle nécessite une évaluation médicale rapide, surtout si elle s’accompagne de vertiges ou de malaises.
Les troubles du rythme cardiaque (arythmies) peuvent être déclenchés par l’inflammation virale ou par une réponse immunitaire excessive. Un bilan cardiologique (électrocardiogramme, échocardiographie, Holter) permet de les détecter.
Toux persistante et respiration sifflante
Les troubles pulmonaires présentent également des signes spécifiques. Une toux persistante, une respiration sifflante ou une gêne respiratoire doit alerter. Ces manifestations peuvent indiquer une inflammation ou une atteinte des voies respiratoires.
Une bronchite post-infectieuse, un asthme induit ou une fibrose pulmonaire débutante sont des diagnostics possibles. Un avis pneumologique est recommandé si les symptômes durent plus de 3 semaines.
Maladies cardiaques et pulmonaires : comprendre les risques après le COVID-19
Pourquoi le COVID-19 affecte-t-il le cœur et les poumons ?
Les maladies cardiaques et pulmonaires représentent une préoccupation majeure après le COVID-19. Même chez les personnes vaccinées, certains facteurs augmentent le risque. L’âge, les antécédents médicaux (hypertension, diabète, obésité) ou le mode de vie (tabagisme, sédentarité) influencent fortement la santé globale.
Le SARS-CoV-2 pénètre dans les cellules via le récepteur ACE2, présent sur les cellules pulmonaires et cardiaques. Le virus peut infecter directement ces tissus. Il peut aussi provoquer une réponse immunitaire excessive (orage cytokinique), endommageant les organes à distance.
Myocardite et péricardite : des complications rares mais sérieuses
Le COVID-19 peut provoquer une inflammation du muscle cardiaque (myocardite) ou de l’enveloppe du cœur (péricardite). Ces conditions, bien que rares, sont sérieuses. Elles entraînent des douleurs thoraciques, des troubles du rythme cardiaque et, parfois, une insuffisance cardiaque.
Une prise en charge rapide (repos, anti-inflammatoires, traitement de l’insuffisance cardiaque si nécessaire) améliore l’évolution. La plupart des patients guérissent sans séquelles, mais un suivi cardiologique est recommandé pendant plusieurs mois.
Séquelles pulmonaires : fibrose et troubles ventilatoires
Du côté pulmonaire, le virus peut laisser des séquelles. Il peut affecter la capacité respiratoire. Certaines personnes ressentent une gêne durable. Elles rencontrent des difficultés à reprendre une activité normale. Cette situation nécessite un suivi médical régulier.
La fibrose pulmonaire (épaississement et cicatrisation du tissu pulmonaire) est une complication rare mais grave. Elle se manifeste par une toux sèche, un essoufflement progressif et une diminution de la capacité à l’effort. Des examens tels que la spirométrie et le scanner thoracique aident au diagnostic.
Vaccination et risques : que disent les données ?
Les vaccins réduisent les formes graves, mais n’éliminent pas tous les risques
Les études épidémiologiques sont claires : les vaccins anti-COVID-19 réduisent le risque d’infection grave, d’hospitalisation et de décès d’environ 80 à 90 %. Ils réduisent également le risque de COVID long.
Cependant, aucune protection n’est absolue. Des cas de myocardite post-vaccinale ont été rapportés, surtout chez les jeunes hommes après la deuxième dose d’ARNm (environ 1 à 10 cas par million de doses administrées). Ces myocardites sont généralement bénignes et guérissent rapidement.